
If not now, when? Wann, wenn nicht jetzt? So lautet das Motto des diesjährigen World Diabetes Day am 14. November. Die International Diabetes Federation (IDF) fordert mit ihrer Kampagne für jeden Diabetiker Zugang zu einer entsprechenden Versorgung, also zu Insulin und Medikamenten, Selbstkontrolle, Aufklärung und psychologischer Unterstützung sowie zu gesunder Ernährung und körperlicher Bewegung. Nicht nur Diabetologen, sondern auch Kardiologen und Nephrologen des Universitätsklinikums Würzburg unterstützen dieses Motto von ganzem Herzen. Schließlich ist die Zuckerkrankheit (Diabetes mellitus) eine der häufigsten Ursachen für Herz-Kreislauf- und Nierenerkrankungen. Ein gut eingestellter Blutzucker und regelmäßige Herz- und Nierenchecks sind daher essentiell für Diabetiker.
Laut der International Diabetes Federation (IDF) leben 463 Millionen Erwachsene weltweit mit Diabetes. Jede zweite Diabetes-Erkrankung bleibt lange unentdeckt. 232 Millionen Betroffene leben demnach mit Diabetes, ohne es zu wissen. Ein erhöhter Blutzucker tut erst einmal nicht weh, was die Erkrankung umso fataler macht. Betroffene sterben im Schnitt fünf bis zehn Jahre früher, meist weil der Diabetes zu spät diagnostiziert und behandelt wird, die Nieren oder das Herz versagen.
Das Herz-Nieren-Diabetes-Dilemma
Eine besonders unglückliche Kombination ist die Trias aus Diabetes, chronischer Nierenerkrankung und Herzinsuffizienz, wie Prof. Dr. Martin Fassnacht, der Leiter der Endokrinologie und Diabetologie am Universitätsklinikum Würzburg erklärt. In einer zusammenfassenden Analyse vieler Studien (1) wurde bei Menschen mit Diabetes ein sechsfach höheres Risiko für die Entwicklung eines Nierenversagens mit anschließend erforderlicher Nierenersatztherapie festgestellt, als bei Menschen ohne Diabetes. Viele sterben während des Fortschreitens der Nierenerkrankung an kardiovaskulären Ursachen. Tatsächlich ist die Kombination von Diabetes und chronischer Niereninsuffizienz stark mit Herz-Kreislauferkrankungen und einer höheren Morbidität und Sterblichkeit verbunden (2).
Am Deutschen Zentrum für Herzinsuffizienz (DZHI) werden schon seit vielen Jahren die wechselseitigen Erkrankungen erforscht. Man dürfe die Herzinsuffizienz nicht als isolierte Erkrankung des Herzens ansehen, sondern als Systemerkrankung, sagt Prof. Dr. Stefan Störk, Leiter der Herzinsuffizienz-Ambulanz am Deutschen Zentrum für Herzinsuffizienz (DZHI). „Mehr als die Hälfte der Patienten mit Herzinsuffizienz haben sieben oder mehr Begleiterkrankungen!“ Die häufigste Begleiterkrankung ist der hohe Blutdruck mit 66 Prozent, gefolgt von chronischer Niereninsuffizienz mit 50 Prozent, Diabetes mit 32 Prozent und Übergewicht mit 26 Prozent.
Je eher jedoch eine Funktionsstörung der Niere oder des Herzens entdeckt wird, desto besser sind die Behandlungschancen. Eine chronische Herz- oder Niereninsuffizienz ist bislang nicht heilbar, aber das Fortschreiten der Erkrankung lässt sich verlangsamen oder gar aufhalten! Umso wichtiger sind Prävention, Früherkennung sowie der Zugang zu entsprechenden Therapien.
Blutzucker und Blutdruck im Auge behalten
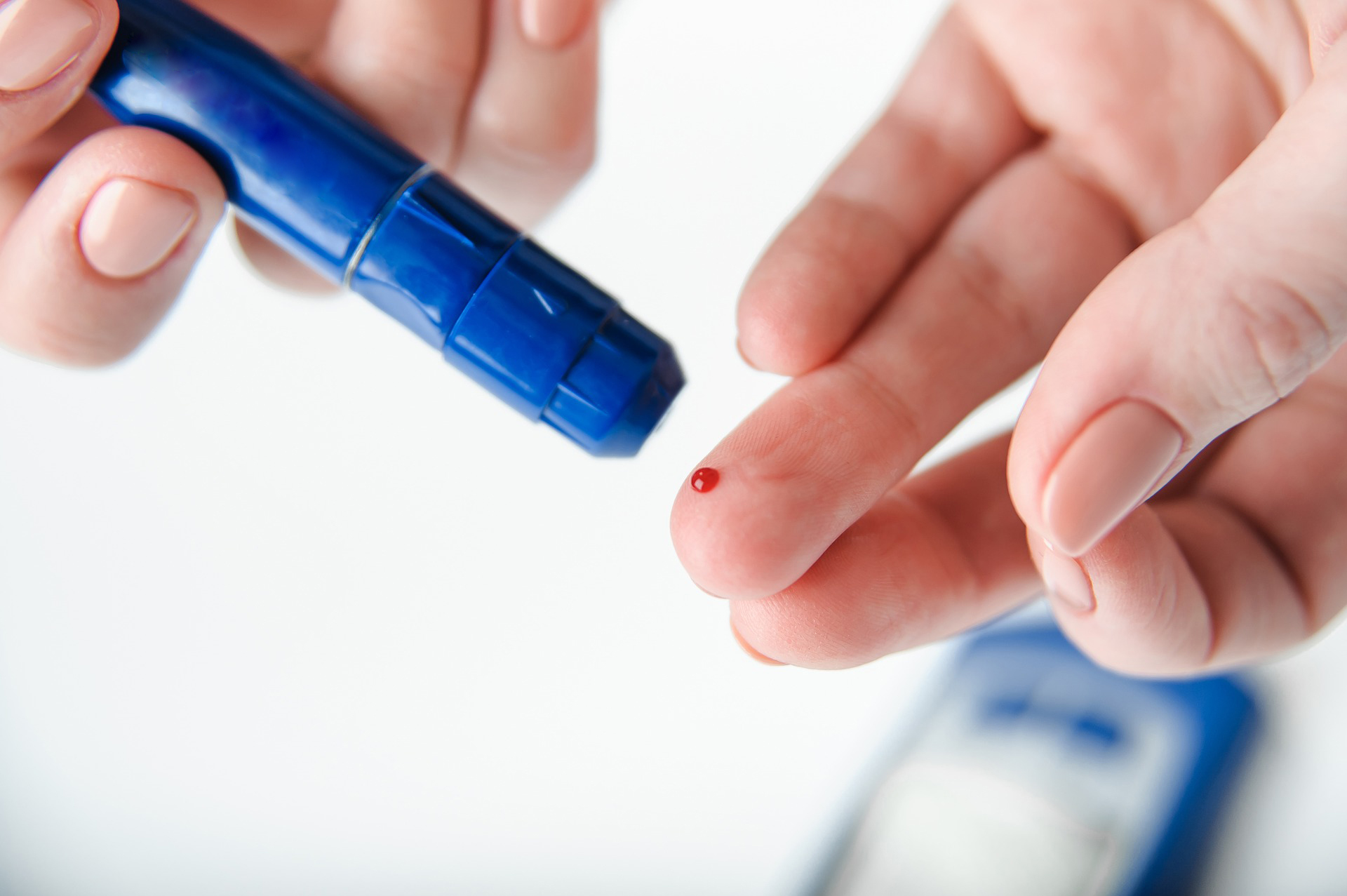
Eine Herz- oder Niereninsuffizienz kommt wie Diabetes und übrigens auch Bluthochdruck in der Regel still und leise. Zur Zeit der Diagnosestellung haben alle vier Erkrankungen oft schon vollkommen unbemerkt ihre Zerstörungsarbeit geleistet. Wer denkt bei Müdigkeit, geschwollenen Beinen, Juckreiz der Haut und Appetitlosigkeit direkt an eine Herz- oder Nierenerkrankung? Daher ist besondere Aufmerksamkeit geboten! „Denn wer Blutzucker und Blutdruck kennt und unter Kontrolle hat, kann sein Risiko für eine Funktionsstörung des Herzens oder der Nieren erheblich senken. Und wer bereits Diabetiker ist, sollte unbedingt einmal im Jahr sein Blut und Urin untersuchen lassen“, rät Prof. Dr. Christoph Wanner. Wanner leitet am Uniklinikum Würzburg die Nephrologie und hat als Präsident der European Renal Association ERA die Kampagne Strong Kidneys ins Leben gerufen (www.strongkidneys.eu).
Urin- und Bluttests sind wichtiges Frühwarnsystem
Erhöhte Albuminausscheidung im Urin deutet sehr früh auf eine gestörte Filterleistung der Niere hin, lange bevor die Auswirkungen der Nierenschwäche überhaupt spürbar sind. Bei einem Gesunden liegt die Konzentration von Albumin im Urin unter 30 Milligramm. Bei einer Konzentration von 30-300 Milligramm Albumin spricht man auch von einer Mikroalbuminurie – erstes Anzeichen einer diabetischen Nierenerkrankung. Wird bei einem Urinschnelltest Albumin nachgewiesen, sollte dieses Ergebnis mit einem weiteren, präziseren Test bestätigt werden. Neben Urinwerten sind auch Blutwerte wichtig, um die Funktion der Niere zu kennen. Je höher zum Beispiel die Kreatinin-Konzentration im Blut ist, desto schlechter arbeiten die Nieren. Anhand des Kreatinin-Wertes im Blut und unter Berücksichtigung von Alter und Geschlecht wird zudem die glomeruläre Filtrationsrate GFR berechnet. Mit diesem wichtigen Marker lässt sich die Schwere der Nierenerkrankung bestimmen und in ein entsprechendes Stadium einteilen. Die GFR dient zur Entscheidung über Diagnose, Prognose und Behandlung.
Bei Verdacht auf das Vorliegen einer Herzinsuffizienz sollte das Hormon BNP (Brain Natriuretic Peptide) oder seine Vorstufe (NT-proBNP) im Blut bestimmt werden. Je höher der BNP-Wert, desto wahrscheinlicher ist eine Herzinsuffizienz. Ein sehr niedriger BNP-Wert schließt das Vorliegen einer Herzinsuffizienz praktisch aus.
Neue Medikamente als Hoffnungsträger
Lange war die Behandlung von Patienten mit Diabetes, Herz- und Niereninsuffizienz ein Dilemma. Doch es gibt nun Hoffnung. Christoph Wanner war einer der ersten, die das Potenzial von SGLT2-Hemmern in der Behandlung von Diabetes und Herz-Kreislauf- und Nierenerkrankungen erkannt hat. Diese Medikamente helfen nicht nur bei Diabetes, sie verlangsamen auch das Fortschreiten von Herz- und Niereninsuffizienz, und zwar auch bei Patienten ohne Diabetes. Wanner: „SGLT2-Hemmer sorgen dafür, dass vermehrt Zucker über den Urin ausgeschieden wird. Dadurch sinkt der Blutzuckerspiegel und es kann zu einer leichten Abnahme von Gewicht und Blutdruck führen. Gleichzeitig werden Niere und Kreislauf entlastet.“ Martin Fassnacht ergänzt: „Generell hat sich die Wertigkeit der unterschiedlichen Anti-Diabetesmedikamente in den letzten Jahren deutlich geändert und neben SGLT2-Hemmern und dem altbekannten Metformin spielen GLP1-Analoga zunehmend eine wichtige Rolle in der Behandlung von Patienten mit Typ 2 Diabetes, da auch diese die Folgeerkrankungen, unter anderem an Herz und Niere reduzieren können.
Informationen zum Diabetes: Typ-1-Diabetes tritt meist bei Kindern auf, daher wird er oft als jugendlicher Diabetes mellitus bezeichnet. Die Bauchspeicheldrüse stellt beim Typ-1-Diabetes die Produktion von Insulin ein, sodass Betroffene für den Rest des Lebens auf Insulin von außen angewiesen sind. Die deutlich häufigere Variante, der Typ-2-Diabetes, tritt in der Regel bei Menschen über 50 auf und wurde deshalb früher auch als Altersdiabetes mellitus bezeichnet, allerdings sind inzwischen deutlich häufiger auch junge Menschen betroffen. Beim Typ 2 sind nur wenige Patienten auf Insulin angewiesen, da der Körper noch Insulin produziert, es aber nicht verwerten kann. Mit einer Lebensstiländerung (u.a. Diät und mehr Bewegung) und der Einnahme von Medikamenten können die Patienten ihren erhöhten Blutzucker oftmals in den Griff bekommen.
Informationen zum Weltdiabetestag: Der World Diabetes Day wird seit 30 Jahren begangen, immer am 14. November, dem Geburtstag von Sir Frederick Banting, der mit Charles Best im Jahr 1922 das lebenswichtige Hormon Insulin entdeckt hat. Ins Leben gerufen wurde der WDD von der International Diabetes Federation (IDF) und der World Health Organization (WHO). worlddiabetesday.org
Informationen zu Strong Kidneys: Strong Kidneys ist eine weltweite Kampagne der European Renal Association ERA. Die Nieren reinigen unser Blut von Giftstoffen und Abfallprodukten, sorgen für einen ausgeglichenen Wasser- und Salz-Haushalt sowie für gesunde Knochen, regulieren Blutdruck und Blutbildung und erzeugen lebenswichtige Hormone. Doch bei jedem zehnten Europäer ist die Nierenfunktion geschwächt. Viele ahnen nichts davon. Das ist fatal. Denn Nieren können sich nicht mehr von der Störung erholen. Bei einer extrem eingeschränkten Nierenfunktion sind die lebenslange Blutwäsche oder eine Nierentransplantation oft der einzige Ausweg. Genügend Gründe, um regelmäßig zu prüfen, ob es den Nieren gut geht. www.strongkidneys.eu
(1 )Narres, Maria; Claessen, Heiner; Droste, Sigrid; Kvitkina, Tatjana; Koch, Michael; Kuss, Oliver; Icks, Andrea (2016): The Incidence of End-Stage Renal Disease in the Diabetic (Compared to the Non-Diabetic) Population. A Systematic Review. In: PloS one 11 (1), e0147329. DOI: 10.1371/journal.pone.0147329.
(2) KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease.